Ингаляции при кашле – классификация, общая характеристика, показания и противопоказания
Показания к применению ингаляций при кашле
- ОРВИ, протекающие с воспалительным поражением дыхательных путей, сопровождающимися кашлем, першением в горле, отеком, спазмом и т.д.;
- Риниты, фарингиты, ларингиты, трахеиты, бронхиты, бронхиолиты, пневмонии, синуситы и тонзиллиты, вызванные различными причинами, в том числе ОРЗ, ОРВИ, простудами или обострением хронических заболеваний;
- Обострение хронического ринита, синусита или тонзиллита;
- Бронхиальная астма;
- Воспаление легких в период выздоровления;
- Бронхит острый и хронический, особенно протекающий с выраженным обструктивным компонентом (спазмом);
- Бронхоэктатическая болезнь;
- Грибковые инфекции верхних и нижних дыхательных путей;
- Туберкулез легких;
- Муковисцидоз;
- Послеоперационные состояния (профилактика осложнений).
Противопоказания к применению ингаляций
- Температура тела выше 37,5oС;
- Мокрота с гнойным компонентом;
- Носовые кровотечения или склонность к таковым;
- Кровохарканье;
- Непереносимость лекарственного вещества;
- Аритмия;
- Тяжелые заболевания сердечно-сосудистой системы, такие, как сердечная недостаточность, гипертоническая болезнь III степени, перенесенный менее 6 месяцев назад инфаркт или инсульт, атеросклероз сосудов головного мозга с нарушением мозгового кровообращения;
- Тяжелые заболевания дыхательной системы, такие, как дыхательная недостаточность III степени, эмфизема, каверны в легких, рецидивирующий пневмоторакс.
Почему кашель должен чаще всего стимулироваться, а не подавляться?
Поскольку основная функция кашля — выведение посторонних и раздражителей из дыхательных путей, то чаще всего необходимо не только его стимулировать, но и разжижать мокроту, тем самым облегчая выздоровление. Если кашель влажный, его подавление может быть опасным. В этом случае слизь, вырабатываемая в дыхательных путях, накапливается и мешает нормальному дыханию.
Подавлять сухой кашель рекомендуется всего на несколько дней – лучше делать это только тогда, когда он вредит нормальному сну или работоспособности. В этот период нужно употреблять теплые жидкости и внимательно следить за тем, как меняется характер кашля. Влажный кашель, наоборот, рекомендуется стимулировать еще и специальными препаратами и народными средствами.
Ингаляции при влажном кашле
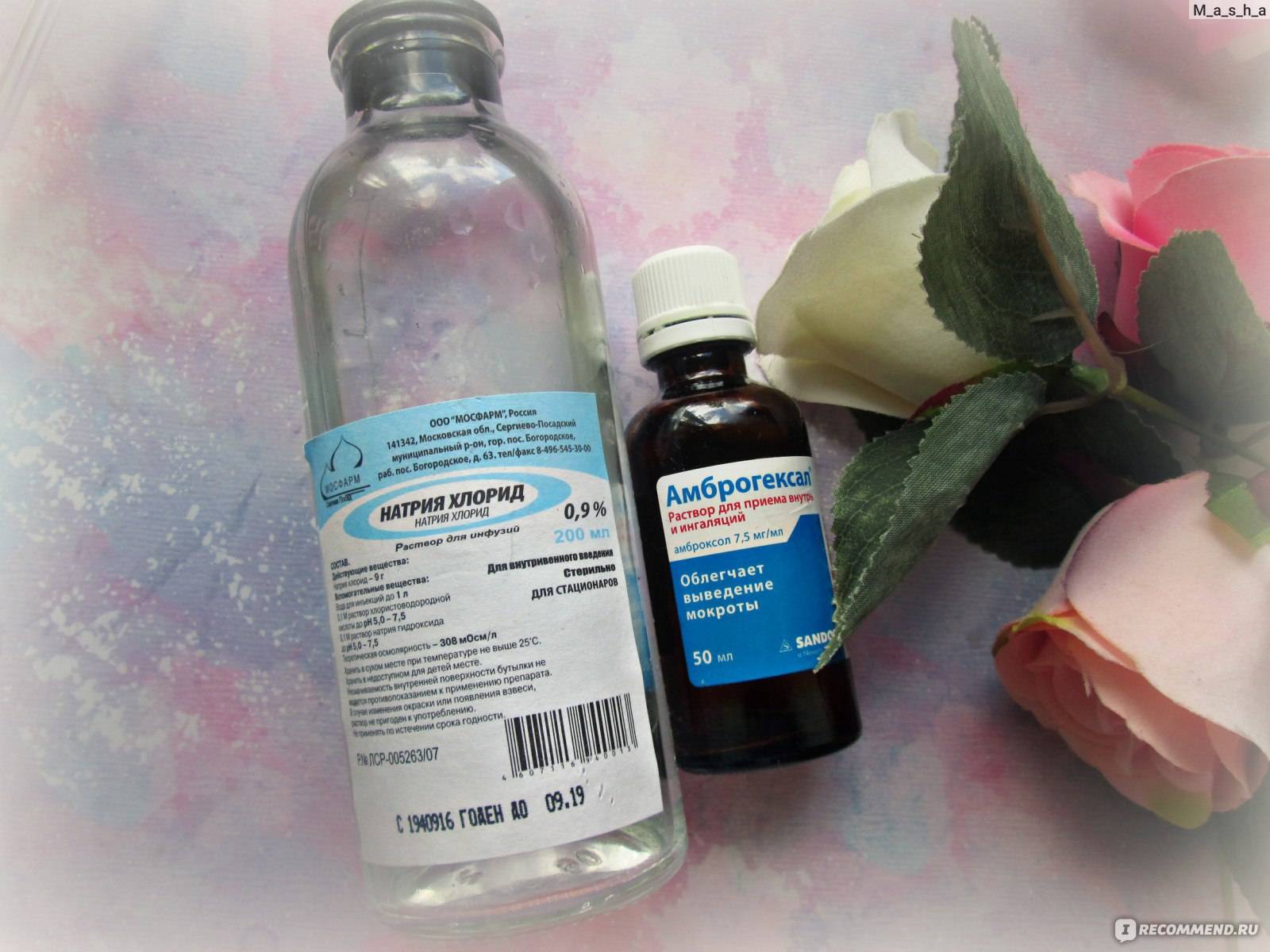
Влажный (мокрый) кашель является продуктивным, то есть приводит к выделению мокроты. Если мокрота слишком густая, она тяжело отделяется. Задача ингаляции – ускорить выведение слизи из легких, оказать дезинфицирующее и антисептическое воздействие на слизистые. Для этих целей врачи рекомендуют ингаляции с физраствором или минеральной водой, с отхаркивающими препаратами (например, Амброксол раствор), с лекарствами, которые обладают противовоспалительным воздействием, бронхолитики (небутамол, беродуал). Если заболевание имеет бактериальную этиологию, его лечат антибактериальными препаратами. Ингаляции от кашля с применением антибиотиков эффективно борется с патогенной микрофлорой.
При выборе препарата необходимо соблюдать рекомендации специалиста. В случае непереносимости лекарства от него стоит отказаться и сообщить о наличии нежелательных эффектов лечащему врачу.
Как пользоваться ингалятором при кашле
Ингалятор – специализированное устройство, предназначенное для распыления лекарственного средства с дальнейшим оседанием биоактивных веществ в дыхательных путях. Терапия сухого кашля проводится с использованием аппаратов ориентированных на верхний отдел респираторной системы.
Виды ингаляторов:
- Паровые и тепловлажные. В специальную емкость помещается лекарственная жидкость (травяной отвар, бронхолитик, минеральная вода). Аппарат подогревает раствор и образует пар, который пациент через маску вдыхает в течение 10-15 минут. Некоторые ингаляторы допускают применение эфирных масел;
- Солевые. Используются для очистки слизистой оболочки от микроорганизмов, стимуляции защитных сил и профилактики простуды. Внутри устройства содержаться кристаллы соли, которые распыляются и оседают в верхних дыхательных путях пациента.

Общие правила использования ингаляторов:
- Процедура проводится через 1 час после приема пищи или физической нагрузки;
- Вдох осуществляется через рот с плавным выдохом через нос. Исключение – заболевания носовых пазух и ходов. В указанном случае все делается наоборот;
- Вдыхание должно осуществляться в обычном темпе, но с большей глубиной;
- Длительность одной процедуры 10-15 минут;
- Кратность – 2-6 раз в день, в зависимости от особенностей патологии пациента;
- Растворы натурального происхождения для каждого сеанса готовятся свежие.
Ингаляция содой
Если у ребенка мучительный кашель с трудно отделяемой мокротой, то ингаляции пара отваров трав хорошо чередовать
с ингаляцией пара раствора соды (1 чайная ложка соды на 1 л воды).
Содовые ингаляции разжижают мокроту и облегчают ее отхождение. Хорошо вдыхать пар подогретой щелочной минеральной воды.
Иногда при простудных заболеваниях у детей развивается так называемый ложный круп — мучительный приступ грубого, «лающего» кашля. Одной из эффективных мер борьбы с ним является паровая ингаляция. Если надо быстро получить обильный пар, поместите ребенка в ванную комнату и пустите на полную мощь струю горячей воды из душа.
Ванная комната быстро наполнится паром. Оставайтесь в ней с ребенком, пока крупозный кашель не прекратится.
Опасные заболевания, сопровождающиеся кашлем
- Пневмония. Это воспаление паренхимы легких, вызванное вирусами, бактериями или грибами. Симптомы заболевания изначально похожи на грипп, позже к ним присоединяются хрипы, затрудненное дыхание и боль в груди. Вирусная пневмония чаще встречается в периоды эпидемий гриппа, то есть поздней осенью и зимой. Пневмония также может быть осложнением простуды или гриппа. Особенно это опасно для пожилых людей и людей с пониженным иммунитетом. Лечение вирусной пневмонии не требует приема антибиотиков. При бактериальной пневмонии антибиотикотерапия проводится не менее 7 дней. Лечение пневмонии также включает борьбу с жаром и болью с помощью жаропонижающих и обезболивающих. Нужно отдыхать и пить много жидкости. Пациентов с легкой пневмонией можно лечить дома. Больничное лечение обычно необходимо, когда болеет маленький ребенок, пожилой, хронически больной, а также когда пневмония связана с тяжелыми симптомами.
- Туберкулез. Это инфекционное заболевание, вызываемое микобактериями туберкулеза. Часто обнаруживаются случайно, так как симптомы: кашель и боли в груди, не уникальны для этого заболевания. При лечении туберкулеза, помимо регулярного приема противотуберкулезных и противовоспалительных препаратов, важна диета, богатая свежими фруктами и овощами, продуктами с высоким содержанием белка и цельнозерновыми продуктами. Для повышения иммунитета также рекомендуется увеличить дозы витаминов С и А, а также потребление селена и цинка. Пациенту следует как можно больше находиться на открытом воздухе.
- ХОБЛ. Хроническая обструктивная болезнь легких — это синдром, характеризующийся прогрессирующим ограничением воздушного потока через дыхательные пути. Это результат разрушения паренхимы легких, связанный с реакцией организма на вредную пыль и вещества, в том числе табачный дым. Наиболее частый симптом ХОБЛ — стойкий продуктивный утренний кашель и одышка при незначительных физических нагрузках. Сегодня статистическому пациенту с ХОБЛ около 40 лет, но этот возраст уменьшается с каждым годом. Чтобы избавиться от кашля, достаточно бросить курить, правильно питаться и начать регулярно заниматься спортом. Если болезнь запущена, шансы на полное выздоровление не очень высоки. Больным выписываются бронходилататоры, противовоспалительные препараты, отхаркивающие средства. Полезна кислородная терапия.
- Рак легких. Это наиболее распространенное злокачественное новообразование, от которого ежегодно умирает более миллиона человек во всем мире. Основная причина заболевания — вдыхание табачного дыма. Наиболее частые симптомы: хронические, то есть продолжающиеся более трех недель, кашель и одышка, постоянная усталость и значительно замедленный рост ногтей. Рак легких уносит больше жизней, чем рак груди, колоректальный рак и рак простаты вместе взятые. Через год после постановки диагноза выживает только пятая часть заболевших, а через пять лет только десятая часть. Однако это касается только средней и запущенной стадии. Процент выздоровления среди пациентов, у которых изменения были замечены достаточно рано и которым оперативно сделали операцию, — 80%.
Какие растворы использовать для лечения
Выбор и дозировка растворов для ингаляции небулайзером подбирается врачом для каждого индивидуального пациента отдельно. Нельзя превышать рекомендованную дозу «для быстрого результата»: в таких случаях сложно прогнозировать последствия, но риск будет неоправдан.
При лечении используются следующие составы для ингаляций, которые отличаются дозировкой и могут применяться с разного возраста. Окончательное решение примет врач, наша информация не может служить руководством к самолечению.
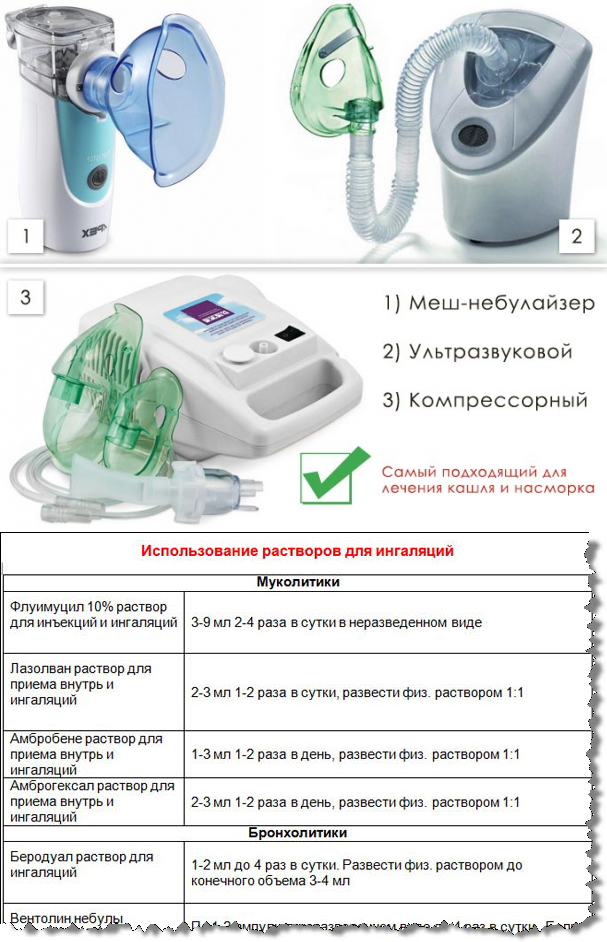
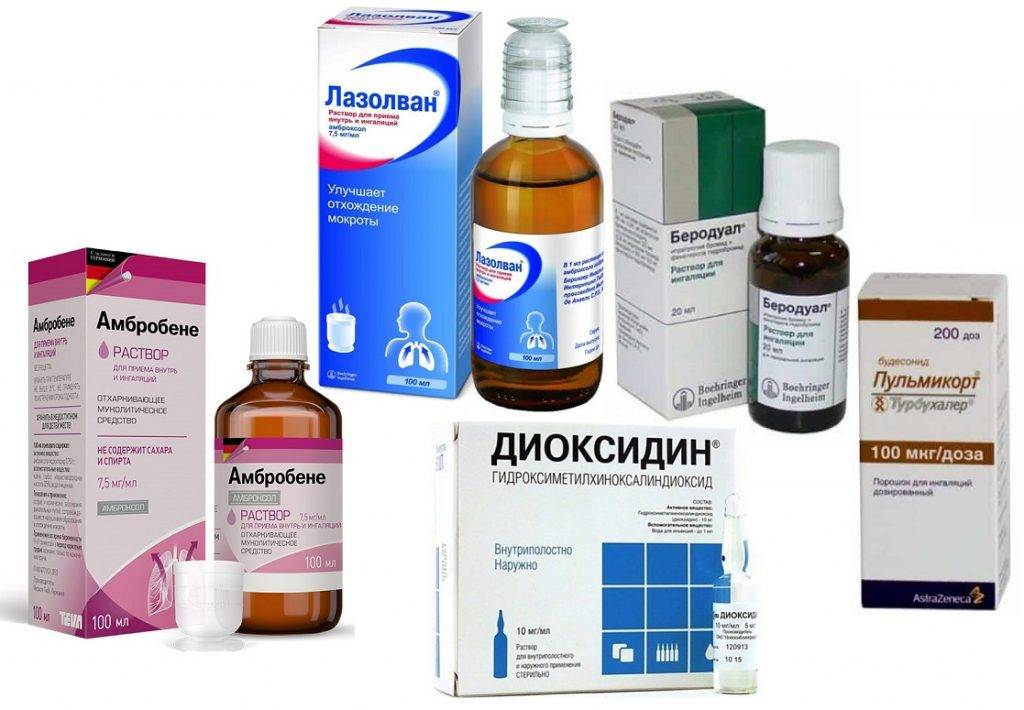
Сиропы в ингалятор: Лазолван, Беродуал, Амбробене
Для терапии сухого кашля воспалительного характера у детей:
| № п/п: | Наименование препарата: | Дозировка на различный возраст | Дозировка физраствора для разбавки: | ||
| От 12 лет: | С 6 до 12 лет: | До 6 лет: | |||
| 1. | Беродуал. | 2 мл (40 капель). | 1 мл (20 капель). | 0,5 мл (10 капель). | 3 мл. |
| 2. | Беротека. | 0,5–1 мл. | 0,25–0,5 мл (для детей массой 22–36 кг). | Не используется. | Разводить до общего объема 3–4 мл. |
| 3. | Сальгима. | 2,5 мл не более четырех раз в день. | Не используется. | ||
| 4. | Тровента. | 0,5 мл. | 0,25 мл. | 0,1–0,25 мл. | Разводить до общего объема 3–4 мл. |
| 5. | Амбробене, лазолван, амброксол. | 2 мл. | 1 мл. | 0,5 мл. | Разводится в равном количестве с препаратом. |
Противовоспалительные средства хорошо снимают отек слизистой и предотвращают прогрессирование патологических процессов в бронхах и легких. Не менее эффективным в борьбе с кашлем является препарат Сальбутамол для ингаляции.
Натуральные препараты имеют следующие противопоказания:
- Индивидуальная непереносимость;
- Аллергические реакции;
- Бронхоспазм;
- Бронхиальная астма;
- Тяжелые поражения легких.
Любые из перечисленных состояний требуют предварительной консультации врача. Возможно, даже при наличии противопоказаний использовать небулайзер, только с другим раствором.
Противовоспалительные средства
- Ротокан используется в виде смеси 1 мл препарата, разведенного 3 мл физраствора.
- Прополис для одной ингаляции берется из расчета 1 мл лекарства и 2 мл физраствора. Нельзя использовать при любых проявлениях аллергии на продукты пчеловодства.
- Малавит: 1 мл разводится 3 мл. физраствора. Используется трижды в день.
- Эвкалипт хорошо помогает в дозировке 10-15 капель в 2 мл физраствора. Нельзя использовать при бронхиальной астме.
- Календула в виде бесспиртового фитопрепарата в количестве 1 мл смешать с тремя миллилитрами физраствора.
- Тонзилгон Н также применяется для ингаляций. Детям до годика достаточно 1 мл препарата, разведенного в 3 мл физраствора. От года до семи лет 1 мл препарата в 2 мл физраствора. Для детей, старше семи лет — 1 мл лекарства в 1 мл физраствора.
Ингаляции не смогут заменить все лечение, но в комплексе с другими препаратами быстро и эффективно помогают побороть болезнь.
Немедикаментозные растворы для домашних ингаляций:
- Простая или морская соль, растворенная в воде;
- Содовый раствор для ингаляций;
- Минеральная вода (минералка);
- Отвары лекарственных трав;
- Вода с добавлением эфирных масел (при отсутствии аллергии).
Нельзя использовать противокашлевые медикаменты вместе с отхаркивающими. Хороший эффект дают иммуномодулирующие препараты при использовании в виде ингаляций. Пар, выделяемый небулайзером, обеспечивает максимальное впитывание препаратов и усваиваемость организмом.
Как делать бронхиальный дренаж, чтобы откашляться
Эта схема применяется в домашних условиях и в лечебных учреждениях и вполне себя оправдала.
В каждой из приведенных позиций больной делает несколько глубоких вдохов с короткими прерывистыми выдохами. Часто на втором — третьем выдохах начинается кашель, выделяется мокрота. В первом положении больной находится, пока кашель и мокрота не прекратятся: «кашлять больше нечем». После этого он переходит к следующему положению, повторяя процедуру.
Полный цикл необходимо выполнять только в первые 3-4 дня. Это требует времени и терпения. Если процедура утомительна для больного, надо отдыхать после каждого или после двух положений. В последующие дни больной, запомнив, в каких положениях у него появляется кашель и отходит мокрота, будет принимать только те, которые «плодотворны», помогают ему откашляться. Такой сеанс желательно проводить утром и повторять вечером.
Больные нередко бывают удивлены результатами — кашля нет в течение всего дня. Но этот метод требует упорства: проводить процедуру необходимо ежедневно, до полного откашливания, иначе эффективность сводится к нулю.
Позиции бронхиального дренажа:
- Позиция первая. Из положения лежа на спине без подушки, больной медленно поворачивается на 45 градусов вправо и делает 3-5 глубоких вдохов с короткими прерывистыми выдохами. Если появляется кашель, следует кашлять, пока позывы к нему не исчезнут. Затем больной поворачивается еще на 45 градусов, снова делает три-пять глубоких вдохов и коротких выдохов, кашляет. Медленные повороты на 45 градусов с перерывами для дыхательных упражнений продолжаются, пока больной не вернется в исходное положение. Откашливаться надо всякий раз, когда появляется позыв к кашлю.
- Позиция вторая. Став на колени, наклонить голову к ладоням рук, согнутых в локтях (поза «молящегося мусульманина»). Сделать 5-10 глубоких вдохов с короткими прерывистыми выдохами и, если начнется кашель, откашляться.
- Позиции третья. Лежа в кровати вначале на правом боку, опустить левую руку и голову вниз (поза «поиск тапок под кроватью»). Сделать пять-десять глубоких вдохов и коротких выдохов, откашляться. Затем повернуться на левый бок и, приняв аналогичную позу, повторить дыхательные упражнения, откашляться.
В каких случаях ингаляции противопоказаны?
Существуют два вида ингаляторов — ультразвуковой и небулайзер. Они оба удобны в использовании. Лекарственные компоненты с легкостью проникают в область воспалительных процессов.
Делать ингаляцию небулайзером противопоказано в следующих случаях:
- высокая температура;
- склонность к носовым кровотечениям;
- тяжелые сердечные и сосудистые патологии;
- заболевания, которые приводят к нестабильному сердечному ритму;
- бронхиальная астма;
- ларингит тяжелой формы;
- индивидуальная непереносимость действующих компонентов используемого лекарственного препарата.
Как и при любом методе лечения, здесь тоже существуют противопоказания. Врачи запрещают проводить ингаляции при ларингите не только малышам до 1 года, но и детям до 7 лет.
Кроме этого, ингаляции паром противопоказаны при следующих патологиях:
- развитии гнойных процессов – синусита, отита, ангины и пр.;
- ларингите, вызванном бактериальными инфекциями, – это может, наоборот, увеличить скорость их размножения;
Этот метод лечения также может оказаться под запретом пациентам с ослабленным иммунитетом.
Лечения ингаляциями
При лечении сухого кашля ингаляциями следует убрать отек, применить средства для выведения слизи. Для ингаляций эффективны подобные медикаменты:
- бронхолитики убирают спазм;
- муколитики содействуют быстрому отхождению слизи;
- антисептики устраняют патогенные бактерии.
При лечении необходимо соблюдать последовательности при приеме лекарств: бронхолитики, спустя 25 минут муколитики, после откашливания – антисептики, далее увлажнители при потребности. После выделения мокроты необходимо отказаться от средств против кашля и оставить только муколитики. Необходимо избавиться от мокроты, поскольку слизь источник инфекции. Когда отходит мало вязкой мокроты, применяют вещества чтобы ее уменьшить, назначенные для снятия воспаления.
Рецепты паровых ингаляций для всей семьи (дозировки и длительность применения)
Поведение ингаляций при сухом кашле в домашних условиях – простой и доступный метод стабилизации состояния слизистой оболочки верхних дыхательных путей. За основу разрешается использовать традиционные медикаментозные и народные средства.
Начинать рекомендуется с простых рецептов, которые базируются на применении натуральных ингредиентов:
- Содовый раствор. Для создания соответствующего средства нужно 1 чайную ложку гидрокарбоната натрия залить 200 мл теплой (до 60оС) воды. Для усиления антисептического эффекта к соде добавляется 1-2 мл йода;
- Минералка. Самый дешевый вариант увлажнения слизистой оболочки верхних дыхательных путей. Жидкость заливается в емкость ингалятора или подогревается в посудине с широким отверстием (миска, кастрюля). Предпочтение отдается оригинальной минеральной воде Боржоми;
- Вареный картофель. Не очищая от кожуры овощ, нужно сварить и вдыхать испарения, укутавшись сверху полотенцем. Картошка для устранения сухого кашля и борьбы с простудой, используется в указанном виде человеком уже столетиями;

- Травяные отвары. Хорошие терапевтические результаты демонстрирует зверобой, липа, шалфей, ромашка;
- Эфирные масла эвкалипта, пихты, розмарина, сосны. В специальной ароматической лампе подогревается жидкость. Испарения снижают воспаление и успокаивают слизистую оболочку, устраняя сухой кашель.
Указанные рецепты доступны каждому. Для профилактики сезонных респираторных заболеваний рекомендуется проводить соответствующие процедуры всей семьей.
Показания к применению
Основное показание к назначению процедуры ─ сухой кашель у взрослых и детей. Густая вязкая слизь трудно откашливается из бронхиального дерева, вызывает спазм гладких мышц нижний дыхательных путей. У пациентов развиваются приступы удушья.
Ингаляции направлены на разжижение сухой слизи. Насыщение парами физраствора делает мокроту жидкой, увеличивает ее объем в бронхах, что способствует быстрой эвакуации патологической слизи. Процедура помогает справиться с кашлем, быстро восстанавливает проходимость респираторного тракта.
Физраствор безопасен и эффективен при многих заболеваниях дыхательной системы, которые осложнены обструкцией (закупоркой, непроходимостью):
- заложенность носа, риниты, синуситы;
- фарингит, ларингит с повышенной экссудацией и выраженными болями, вызванными откашливанием;
- трахеит, острый и хронический бронхит;
- бронхиальная астма в период ремиссии;
- грибковое поражение дыхательных путей;
- муковисцидоз ─наследственная болезнь с тяжелым поражением органов дыхания и желез внешней секреции;
- хронические обструктивные заболевания.
Врачи назначают вдыхания физраствора после спада острого воспаления, в период выздоровления. Процедура предупреждает развитие остаточных явления и осложнений инфекций респираторного тракта.
Ингаляции содой
 Хороший эффект способны принести регулярные ингаляции с содой при сухом кашле. Это простой, дешевый и действенный способ лечения.
Хороший эффект способны принести регулярные ингаляции с содой при сухом кашле. Это простой, дешевый и действенный способ лечения.
Можно использовать небулайзер или провести процедуру паровым способом. Необходимо только помнить, что со времени обеда или ужина должно пройти не менее девяноста минут.
Готовить лечебный раствор нужно следующим образом:
Чайную ложку этого вещества добавляют в литр воды и некоторое время кипятят. Сюда же можно присыпать лекарственные растения, а также влить эфирные масла.
Избавлению от сухого кашля наилучшим образом способствуют апельсиновое, можжевеловое, мятное, пихтовое, сосновое и эвкалиптовое.
Тем не менее, паровые ингаляции не стоит проводить, если у пациента в это время наблюдается сильный жар, а в мокроте отмечается наличие крови или гноя. Необходимо воздержаться от проведения такой процедуры, если у человека присутствует аллергия на соду.
Не рекомендуется она и тем, кто страдает гипертонической болезнью, тахикардией или перенес инсульт. Нежелательно проводить ее и при эмфиземе, а также наличии каверн при туберкулезе.
Показания к применению
Ингаляции при сухом кашле с применением соды рекомендованы пациентам, которые страдают:
- бронхитом;
- фарингитом;
- гриппом;
- ОРЗ;
- трахеитом;
- ларингитом;
- синуситом;
- ангиной;
- простудой;
- гайморитом;
- фронтитом;
- бронхиальной астмой;
- воспалением легких;
- грибком и др.
Эти процедуры позволяют перевести сухой кашель во влажный. Они способствуют отделению мокроты, тем самым облегчая общее состояние пациента.
При этих заболеваниях ингаляции помогают справиться с сухим кашлем, устранить заложенность носа и облегчить дыхание. Они дают возможность уменьшить интенсивность инфекционного процесса, снять воспаление.
У некоторых людей сода может вызвать аллергическую реакцию. В этих случаях возникает головокружение, развиваются запоры из-за общего повышения щелочной рН в организме, отмечается сильная общая слабость или тошнота.
В таких ситуациях ингаляции надо приостановить, а после посоветоваться с врачом.
Преимущества

Основные достоинства ингаляций с использованием соды заключаются в том, что они в значительной мере помогают воздействовать именно на сухой кашель.
Это вещество так же является сильным отхаркивающим и муколитическим средством. Конечно, такие процедуры должны применяться в комплексе с основным лечением. Но они позволяют быстро и эффективно побороть основное заболевание.
Ингаляции при сухом кашле в домашних условиях результативны и начинают оказывать свое действие уже после первого же применения.
Они не только помогают в избавлении от трудноотделяемого секрета из бронхов, но способствуют расширению их просвета, а также позволяют уменьшить процесс воспаления слизистой оболочки.
Ингаляции с применением соды очень просты, их легко осуществить самостоятельно и не нужно при этом тратиться на дорогие препараты. Они значительно смягчают слизистую оболочку, устраняют хрип и свисты в груди, а также облегчают обхождение мокроты.
Ингаляции при сухом кашле в домашних условиях: правила проведения

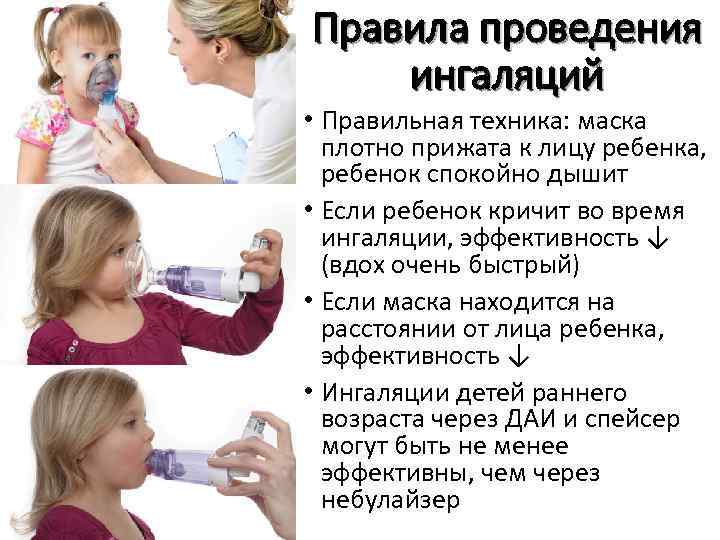
Ингаляции для лечения сухого кашля вполне реально проводить в домашних условиях, в некоторых случаях на это даже не требуется получать разрешения врача. Для достижения желаемого терапевтического эффекта нужно строго соблюдать правила проведения процедуры:
- за 30 минут до начала и в течение получаса после окончания ингаляции запрещено употреблять пищу и пить воду, напитки;
- больной должен располагаться перед прибором в положении стоя или сидя, спина – выпрямлена;
- во время процедуры категорически нельзя разговаривать, дети не должны кричать, плакать;
- раствор с лекарственным препаратом готовится непосредственно перед применением;
- если после манипуляции раствор остался, то его нужно вылить – повторное использование запрещено;
- после манипуляции в течение часа нельзя курить;
- процедуру проводят не менее 3-х раз в день.
Взрослые больные должны дышать паром 7-15 минут, в детском возрасте достаточно 5-7 минут на проведение процедуры. Сразу после окончания ингаляции следует промыть прибор, очистив контейнер для лекарственного раствора и маску. Делается это под проточной водой, затем детали просушиваются на воздухе.
Особенности паровых
Паровые ингаляции – самые простые в плане выполнения, можно обойтись даже без приобретения специфического оборудования. Но этот вид манипуляций отличается некоторыми особенностями:
- получить выраженный терапевтический эффект не получится, процедура будет приносить только временное облегчение больному;
- частицы лекарственного вещества в пару большие, они оседают в верхних отделах дыхательных путей и помогают при заболеваниях носоглотки;
- в детском возрасте паровые манипуляции могут представлять опасность – тяжело точно контролировать температуру пара, что может привести к ожогу.
Паровые ингаляции не проводятся с использованием лекарственных препаратов, они подходят только для лечения лекарственными травами, пищевой содой, настойками. Такие ограничения связаны с разрушением активно действующих веществ химического происхождения под воздействием пара и высоких температур.
Какой небулайзер выбрать
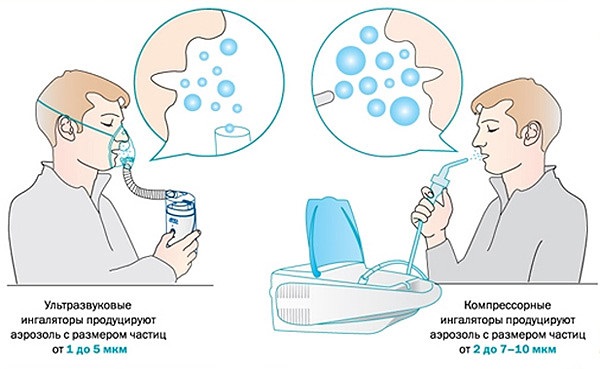
Небулайзеры представлены на рынке тремя видами:
- Ультразвуковые. Работают практически бесшумно, отличаются компактными размерами, подходят для проведения ингаляций в полулежачем состоянии. Недостаток приборов такого типа – они не используются для проведения процедур с применением антибактериальных и гормональных препаратов: частицы активнодействующих веществ под влиянием ультразвука теряют свои лечебные свойства.
- Компрессорные. Считаются «золотым стандартом» в лечении бронхолегочных заболеваний. Частицы медикаментов способны проникать в нижние отделы дыхательных путей, поэтому ингаляции с таким небулайзером незаменимы при терапии пневмонии, бронхиальной астмы и бронхите. Недостаток компрессорного оборудования – высокий уровень шума во время работы.
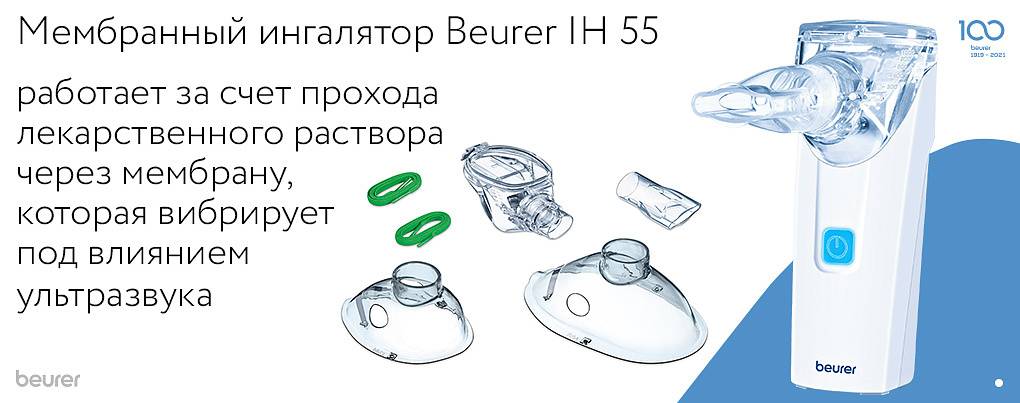
- МЕШ-небулайзер. Отличается способностью разбивать лечебный раствор на молекулы, пар достигает любого очага воспаления. Работают такие приборы по принципу компрессорных, но издают мало шума и имеют высокую цену.
Для лечения сухого кашля у взрослого можно воспользоваться любым типом ингалятора, в детском возрасте стоит отдать предпочтение модели, которая издает минимум шума.
Всегда ли можно ингалироваться
Ингалироваться можно не всегда, существует ряд противопоказаний к процедуре:
- повышенная температура тела, даже если перед манипуляцией ее удается нормализовать с помощью медикаментов;
- ранее диагностированные заболевания сердечно-сосудистой системы;
- текущий воспалительный процесс острой формы с присутствием гноя в очаге;
- регулярные кровотечения из носа;
- периодическое повышение артериального давления или подтвержденная гипертония;
- туберкулез или эмфизема легких в анамнезе.
Если планируется проводить ингаляции при сухом кашле маленьким детям, то даже при отсутствии перечисленных противопоказаний нужно получить разрешение на такую терапию у педиатра.
Возможные осложнения
Осложнения во время проведения ингаляции и после процедуры фиксируются крайне редко, но возможно:
- спонтанное повышение температуры тела непосредственно во время манипуляции или сразу после нее;
- непереносимость, чрезмерная чувствительность к определенным лекарственным препаратам и эфирным маслам;
- обострение дерматологических заболеваний с появлением симптомов на лице;
- увеличение лимфатических узлов.
Появление хотя бы одного из признаков осложнений нужно отказаться от дальнейшего проведения ингаляционной процедуры и обратиться за квалифицированной медицинской помощью.
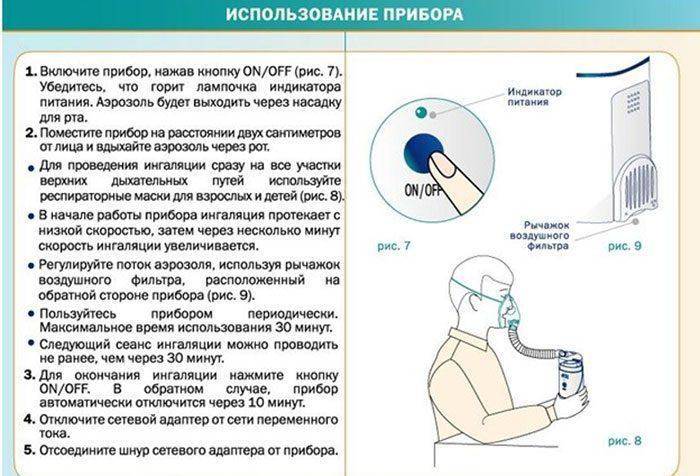
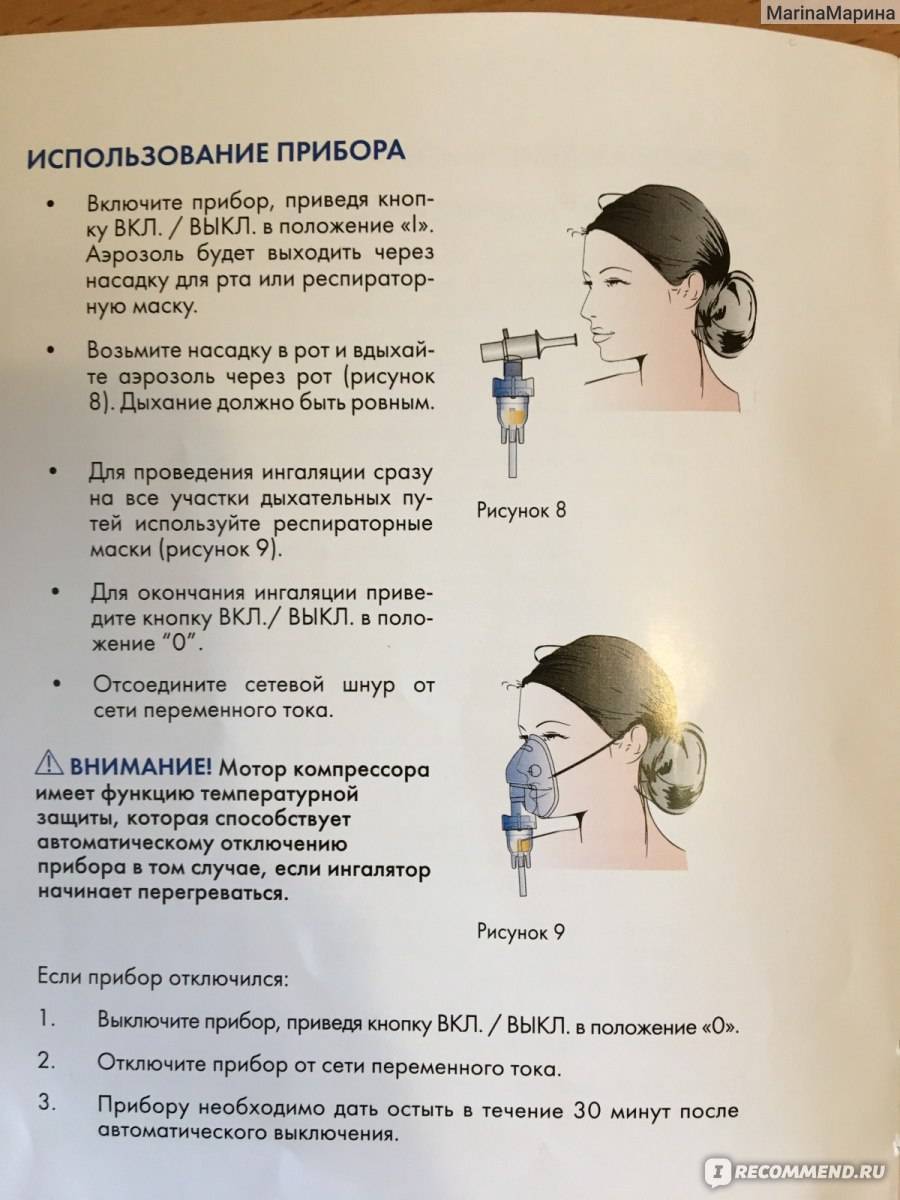
Алгоритм проведения процедуры в небулайзере
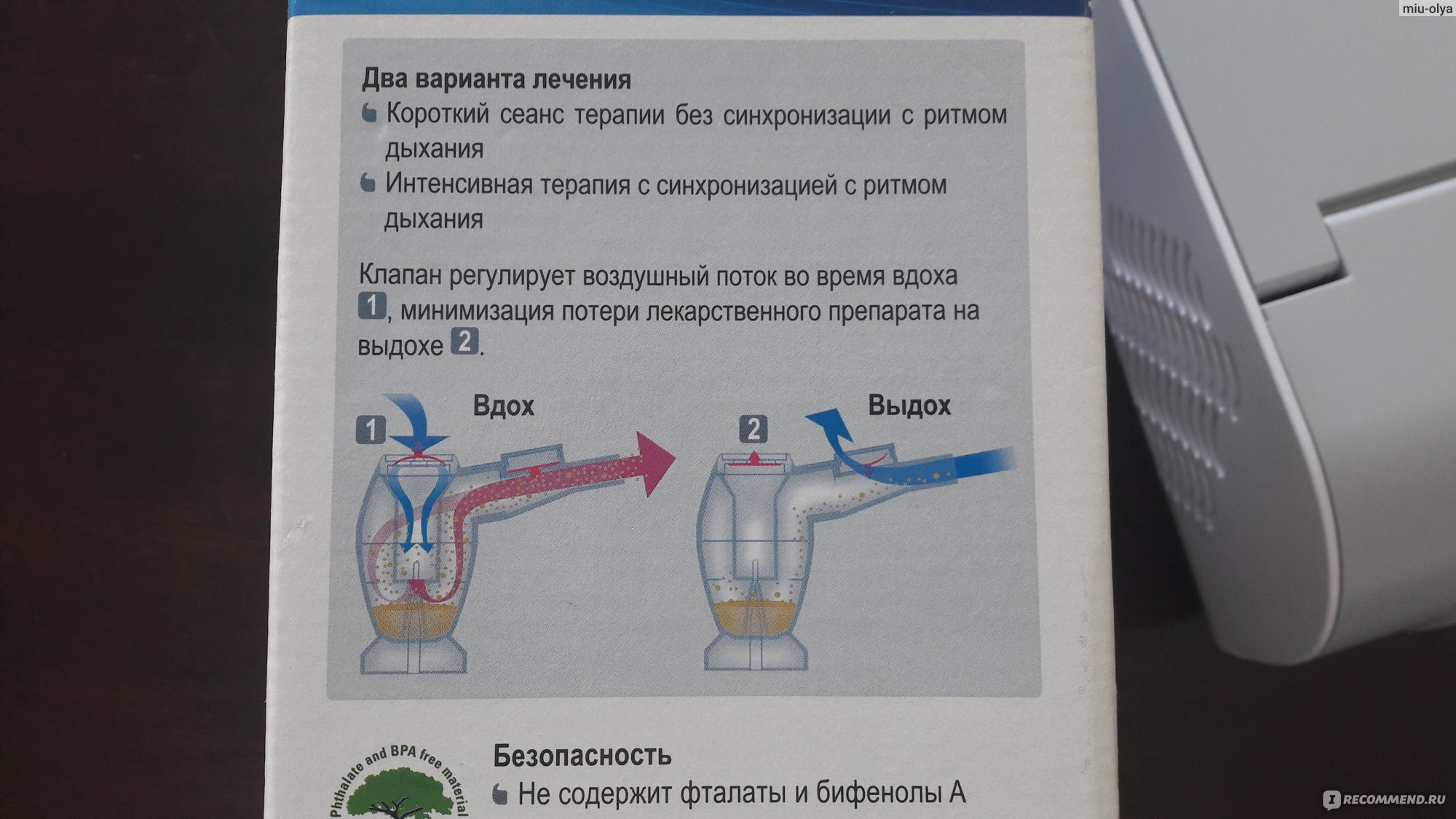
Лечение небулайзером требует знания определенных правил лечебной диагностики
Обратите внимание на следующие аспекты:
- Модель небулайзера. Следует выбирать тот небулайзер, который работает по принципу аэрозоля (без необходимости нагрева лекарственного вещества). Нужна та самая модель устройства, которая сможет вырабатывать маленькие частицы не превышающие размер 10 мкп. В аптеках наблюдаются три самых распространенных варианта: компрессорные, ультразвуковые, электронно-сетчатые. Каждый из этих ингаляторов следует выбирать отталкиваясь от собственных требований. А лучше перед покупкой обязательно получить консультацию у квалифицированного врача.
- Подготовка к ингаляции. Если вы сытно поели или занимались спортом, только через полтора часа рекомендуется приступать к данному процессу лечения. Также, удостоверьтесь или у вас нет температуры. После полоскания горла и принятия отхаркивающих препаратов возьмите тайм-аут буквально на один час. Стоит раз и навасегда забыть о вредных привычках, особенно о таких, как курение.
- Во время процесса сидите ровно. Через специальную ингаляционную маску начинайте вдыхать приготовленный лечебный раствор. Если у вас проблемы с горлом, вдыхайте ртом. Процесс работы выполняется спокойно и медленно. С каждым вдохом задерживайте дыхание на две секунды, а потом выдыхайте. Данную процедуру выполняйте на протяжении 7-15 минут. На завершении процедуры промакивайте лицо полотенцем. Также, желательно прополоскать ротовую полость и умыть лицо теплой водой. Дальше необходимо меньше разговаривать или выходить на улицу.

Ингаляции при сухом кашле
В отличие от влажного – сухой кашель образуется в гортани. При нем отсутствуют слизистые выделения. Кашлевой рефлекс формируется под воздействием воспалительного процесса, который раздражает заднюю стенку гортани
Надсадный сухой кашель важно превратить в продуктивный, то есть уменьшить отек, обеспечить разжижение и выход мокроты. Специалисты рекомендуют несколько групп растворов для ингаляции при кашле такого типа:
- солевые и щелочные растворы;
- составы с бронхолитиками;
- отхаркивающие и антисептические препараты;
- антибиотики (по назначению врача).
Самыми безопасными являются ингаляции с содовым раствором и растворами солей. Можно делать солевые ингаляции при сухом кашле взрослому и ребенку, а также беременным женщинам. В аптеке можно приобрести готовый физраствор, который используют в качестве самостоятельного средства или смешивают с лекарствами. Солевые ингаляции уменьшают отечность, оказывают антисептический эффект.

Амброксол раствор для ингаляций
- Препарат для лечения кашля с вязкой, трудноотделяемой мокротой;
- Обладает отхаркивающим эффектом, а также разжижает и способствует выведению мокроты;
- Можно применять раствор как внутрь, так и в виде ингаляций.
Подробнее
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Виды ингаляторов
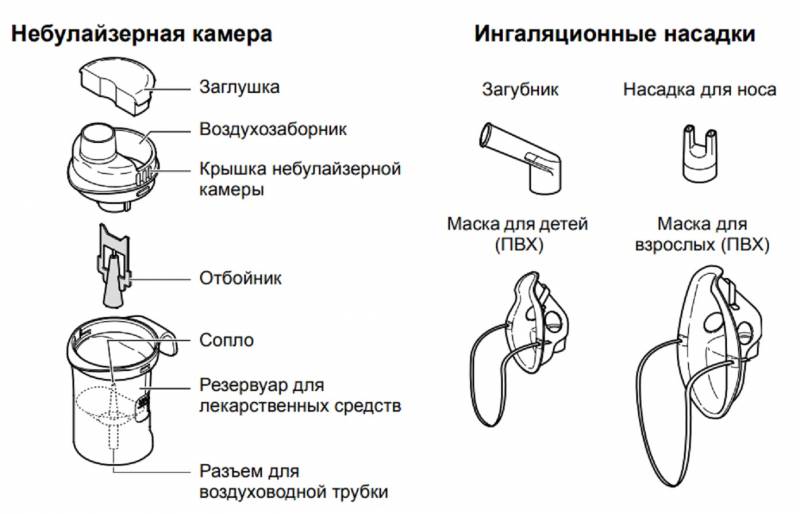
Небулайзеры можно разделить на несколько видов по принципу работы, устройству, комплектации.
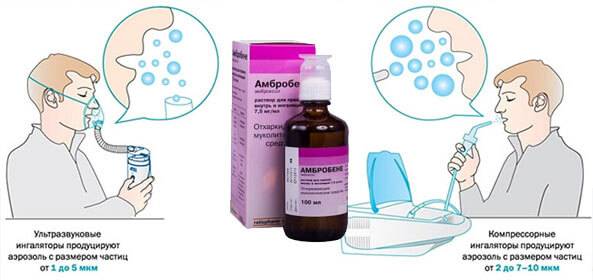
- Паровые. Представляют собой ёмкость, в которой отвары трав или эфирные масла под действием температуры превращаются в пар. Пациент дышит горячим воздухом, прогревая носоглотку. Размер дисперсных частиц у парового ингалятора велик – 8-10 микрон. Глубоко в дыхательные пути они не проникают. Аппарат эффективен при заболеваниях горла и насморке.
- Компрессорные. Поршневой компрессор создаёт мощный поток воздуха, который преобразует жидкое лекарственное средство в мельчайшие частицы аэрозоля. Они способны проникнуть в самые дальние уголки дыхательной системы и воздействовать на воспалительные процессы разной этиологии. Универсальный ингалятор для всей семьи практически не имеет ограничений в использовании, хорошо помогает не только при простудных заболеваниях, но и купирует приступы астмы, проводит гормональную терапию. Из недостатков можно отметить габаритность прибора и шум при работе компрессора.
- Ультразвуковые. Здесь расщепление частиц происходит с помощью высокочастотных ультразвуковых волн. Прибор компактный и удобный в использовании, подходит для лечения всех заболеваний бронхолёгочной системы, но назвать его универсальным нельзя. Далеко не все медицинские препараты можно использовать, многие из них разрушаются под действием ультразвука.
- Электронно-сетчатые (меш-ингаляторы). Основным элементом конструкции является сетчатая мембрана, сквозь которую под воздействием ультразвука проходит лекарство и расщепляется на мельчайшие частички. Ингалятор совместил в себе все положительные качества ультразвукового и компрессорного приборов, не может использовать только масляные растворы, в остальном же считается универсальным. Компактный, бесшумный, эффективный, но дорогостоящий.
- Спейсер. Представляет собой аппарат-посредник для более качественного проникновения лекарственных средств при купировании приступов астмы и гормональной терапии. Внешне выглядит в виде колбы, с одной стороны которой вставляется баллончик-ингалятор, а с другой – маска для лица. Доза лекарства внутри колбы продуцируется в очень мелкие частицы и в полном объёме попадает в лёгкие и бронхи, а не оседает в ротовой полости.
Какой ингалятор лучше – решать вам, это полностью зависит от ваших потребностей. Кого-то вполне устраивает обычный паровой для предотвращения развития простуды. А кому-то подойдёт только меш-ингалятор или ультразвуковой для комплексной терапии сложных заболеваний дыхательной системы.
Если вас не напрягает шум и большие размеры, то лучше выбрать компрессорный. Он сравнительно дешёвый, может использовать почти все виды лекарственных препаратов, эффективный при любых заболеваниях. Ну а в случае частых поездок, конечно же, лучше остановиться на более дорогих и компактных моделях с ультразвуковым и электронно-сетчатым принципом действия.